腰痛のほとんどはこれらに該当します
一般的に病院で原因が特定できなかった腰痛、はっきりと診断が下らなかった腰痛は、
椎間関節性腰痛
筋・筋膜性腰痛
椎間板性腰痛(椎間板ヘルニアとは違います)
仙腸関節性腰痛
ほとんどがこれらのいづれかにわけられます。
なぜこんなにも解決しない腰痛が多いのか?
2012年日本整形外科診療ガイドラインでは、日本の医学では、腰痛の原因はほとんどわからないとされていました。
診療ガイドラインとは・・・・
医療の専門家や研究者からなる専門家チームによって作成された、日本の医療で使われる標準的な治療方法やケアの指針です。科学的な根拠に基づいています。これらのガイドラインは定期的に更新されます。日本国内で利用可能で、医療の最新情報に合わせて作成されています。
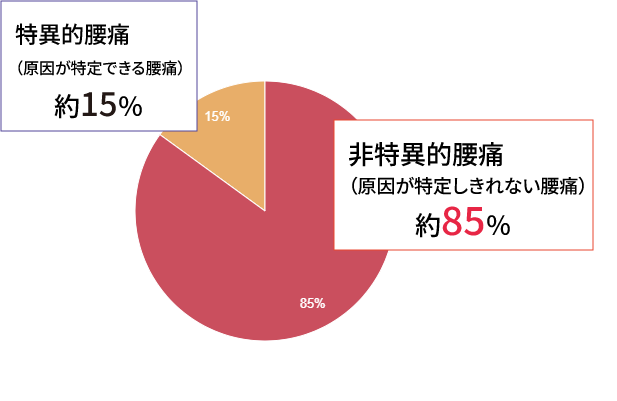
85%が原因不明
残りの15%は、椎間板ヘルニア、脊柱管狭窄症、圧迫骨折、悪性腫瘍、内臓疾患、
といった原因がはっきりしたものだということです。
なぜこれほどまでに原因が特定できていないかというと、そもそもこのデータ自体がアメリカの総合診療医の情報を元にして作成されたものであり、腰痛の診断を行うことは困難である、とされていたからです。
そのために腰痛の原因はよくわからないという認識が日本で広まりました。
だから病院へ行くと、例えば画像診断により少しでも椎間板が出ていたり、少しでも骨と骨の間が狭かったりすれば、「あ、少し飛び出しているからこれだね」「ここが狭いからだろうね」という感じで、そこに原因をつくるしかなく、痛み止めの薬と湿布を渡して様子を見るという流れになり、診察を受けた患者様も自分はそういう状態だからもうしかたがないんだ、という認識で生活することになります。
しかし、2019年日本整形外科の腰痛診療ガイドラインで大きく変わりました。
85%が原因不明という考え方からの脱却
以前は「腰痛の85%は原因が特定できない(非特異的腰痛)」と言われていました。しかし、この新しいガイドラインでは、適切な問診と診察を行うことで、75%以上の腰痛患者で原因の診断が可能であるという見解が示されました。
これは、漫然と「原因不明」とせず、医師が積極的に腰痛の原因を探るべきだという方針転換を意味します。
腰痛を「原因」と「期間」で分けて考える
ガイドラインでは、腰痛を「原因」と「期間」で分けて診断・治療を検討することが推奨されています。
- 原因による分類:
- 特異的腰痛:椎間板ヘルニアや脊柱管狭窄症など、画像診断や診察で原因が特定できる腰痛。
- 非特異的腰痛:原因が特定できない腰痛。ただし、この診断は安易に使わず、より詳細な評価を試みるべきだとされています。
- 期間による分類:
- 急性腰痛:発症から4週間未満の腰痛。
- 慢性腰痛:発症から3ヶ月以上続く腰痛。
特に、慢性腰痛の治療では、痛みだけでなく、精神的なストレスや社会的な要因も考慮に入れた多角的なアプローチが重要であると強調されています。
簡単に言えば、最新のガイドラインは
「腰痛を安易にあきらめず、できる限り原因を特定し、患者さんの状況全体を見て治療しよう」
というメッセージを打ち出していると言えます。
また、公式ではありませんが、ある研究機関によると、

椎間関節性・・・22%
筋・筋膜性・・・18%
椎間板性・・・13%
狭窄症・・・11%
椎間板ヘルニア・・・7%
仙腸関節性・・・6%
というデータもでております。(※公式見解ではありません)
知られていない腰痛の真実
医学界で広く知られている有名な研究報告があります。
研究者: S.D. Bodenら、あるいはその追随研究
発表: 1990年代初頭の医学誌
対象: 腰痛の既往がない健常な成人
調査内容: MRIで腰椎の状態を撮影し、椎間板ヘルニアや椎間板変性の有無を確認
研究結果として、
『健常者の76%に椎間板ヘルニアが、85%に椎間板変性が確認された。』
とあります。つまり、、、
『椎間板ヘルニア』があっても『腰は痛くない』人は76%
『椎間板の変性』があっても『腰は痛くない』人は85%
ということであります。
これらは科学的根拠に基づく痛みの専門家の意見です。
あなたもこのように疑問に思われたことはないでしょうか。
レントゲンやMRIで分かる異常と実際の痛みは一致しないのではないだろうか?
当院では、病院での検査も当然大切にしますが、それで解決できなかった腰痛を、独自の理論により回復へと導きます。



